Где купить ДИФЕНДА таблетки, п/плен. обол., 3 мг/0,02 мг №28 (24+4)
Аптека №3 ТОВ "7Я+"
Пн - Пт с 08.00 до 19.00
Сб с 08.00 до 16.00
Вс - выходной
Аптечный пункт АЛЬТА-С №1
Пн - Пт с 8:00 до 18:00 Сб - Вс Выходной
Аптечный пункт АЛЬТА-С №2
Пн - Пт с 8:00 до 18:00 Сб - Вс Выходной
Аптека АЛЬТА-С №3
Пн - Пт с 8:00 до 17:00 Сб - Вс с 9:00 до 14:00
ТОВ "7я+"
Пн-Пт с 09:00 до 15:30
Сб
Вс – Выходной.
Аптека
ФАРМАСФЕРА №2
Пн - Пт с 08.00 до 20.00
Сб-Вс с 08.00 до 18.00
без выходных
Аптека
ФАРМАСФЕРА №3
Аптека
ФАРМЦЕНТР №2
Пн - Пт с 8:00 до 19:00, Сб - с 9:00 до 14:00, Вс - выходной
Аптечный пункт ФАРМЦЕНТР №2
Пн - Пт: с 8-00 до 18:00, Сб: с 9-00 до 15:00, Вс: Выходной
Аптека 7Я+ №1
Аптека 7Я №1
ІНСТРУКЦІЯ
для медичного застосування препарату
ДІФЕНДА
(DIFENDA)
Склад:
діючі речовини: 1 таблетка рожевого кольору містить етинілестрадіолу 0,02 мг та дроспіренону
3 мг;
допоміжні речовини: лактоза, моногідрат; крохмаль прежелатинізований; повідон; натрію кроскармелоза; полісорбат 80; магнію стеарат;
плівкова оболонка: Опадрай II Рожевий, що містить: спирт полівініловий, титану діоксид (Е 171), макрогол, тальк, заліза оксид жовтий (Е 172), заліза оксид червоний (Е 172), заліза оксид чорний (Е 172);
1 таблетка плацебо білого кольору містить:
допоміжні речовини: лактоза безводна, повідон, магнію стеарат, гіпромелоза, тальк, титану діоксид (Е 171);
плівкова оболонка: Опадрай II білий, що містить: спирт полівініловий, титану діоксид (Е 171), макрогол, тальк.
Лікарська форма. Таблетки, вкриті плівковою оболонкою.
Фармакотерапевтична група. Гормони статевих залоз та препарати, які застосовують при патології статевої сфери. Гормональні контрацептиви для системного застосування.
Код АТС G03А A12.
Клінічні характеристики.
Показання.
Пероральна контрацепція, особливо для жінок з гормонозалежною затримкою рідини та пов’язаними з нею симптомами;
лікування неважкої форми вугрів звичайних у жінок, які обрали пероральну контрацепцію для запобігання вагітності;
лікування симптомів передменструального дисфоричного розладу (ПМДР) у жінок, які обрали пероральну контрацепцію для запобігання вагітності.
Протипоказання.
Препарат Діфенда не слід застосовувати за наявності хоча б одного із нижчезазначених станів або захворювань. У разі, якщо будь-який із цих станів або захворювань виникає вперше під час застосування препарату, його прийом слід негайно припинити.
· Венозні або артеріальні тромботичні/тромбоемболійні явища (наприклад тромбоз глибоких вен, емболія легеневої артерії, інфаркт міокарда) або цереброваскулярний розлад нині або в анамнезі.
· Наявність нині або в анамнезі продромальних симптомів тромбозу (наприклад транзиторне порушення мозкового кровообігу, стенокардія).
· Наявність тяжких або множинних факторів ризику розвитку венозного або артеріального тромбозу.
· Мігрень з вогнищевими неврологічними симптомами в анамнезі.
· Цукровий діабет з ураженням судин.
· Тяжке захворювання печінки, поки показники функції печінки не повернулися в межі норми.
· Ниркова недостатність тяжкого ступеня або гостра ниркова недостатність.
· Наявність нині або в анамнезі пухлин печінки (доброякісних або злоякісних).
· Відомі або підозрювані злоякісні пухлини (наприклад статевих органів або молочних залоз), що є залежними від статевих гормонів.
· Вагінальна кровотеча нез’ясованої етіології.
· Відома чи підозрювана вагітність.
· Підвищена чутливість до діючих речовин або до будь-якого із компонентів препарату.
Спосіб застосування та дози.
При правильному застосуванні комбінованих оральних контрацептивів (КОК) ступінь невдач становить приблизно 1 % на рік. У разі пропуску прийому таблеток або їх неправильного застосування ступінь невдач може зростати.
Таблетки слід приймати щоденно згідно з порядком, зазначеним на блістері, приблизно в один і той самий час, запиваючи невеликою кількістю рідини. Препарат приймають по 1 таблетці на добу протягом 28 днів поспіль. Прийом таблеток з кожної наступної упаковки слід розпочинати на наступний день після закінчення попередньої упаковки.
Початок застосування препарату Діфенда
· Гормональні контрацептиви у попередній період (минулий місяць) не застосовувалися.
Прийом таблеток слід розпочинати у перший день природного циклу, тобто у перший день менструальної кровотечі. Можна почати прийом також з 2-5-го дня, проте в цьому випадку необхідно використовувати додатковий метод контрацепції (наприклад бар’єрний) протягом перших
7 днів приймання препарату.
· Перехід з іншого комбінованого орального контрацептиву (КОК), вагінального кільця або трансдермального пластиру.
Бажано розпочати прийом таблеток препарату Діфенда наступного дня після прийому останньої гормонвмісної таблетки попереднього КОК, але не пізніше наступного дня після перерви у прийомі таблеток або після прийому таблеток плацебо попереднього КОК. У випадку застосування контрацептивного вагінального кільця або трансдермального пластиру слід розпочати приймати препарат Діфенда у день видалення засобу, але не пізніше дня, коли необхідне наступне застосування цих препаратів.
· Перехід з методу, що базується на застосуванні лише прогестогену («міні-пілі», ін’єкції, імплантати) або внутрішньоматкової системи з прогестогеном.
Можна розпочати прийом препарату Діфенда у будь-який день після припинення прийому «міні-пілі» (у випадку імплантату або внутрішньоматкової системи – у день їх видалення, у випадку ін’єкції – замість наступної ін’єкції). Однак у всіх випадках рекомендується додатково використовувати бар’єрний метод контрацепції протягом перших 7 днів прийому препарату.
· Після аборту в І триместрі вагітності.
Можна починати прийом препарату Діфенда одразу ж. У такому випадку немає необхідності застосовувати додаткові засоби контрацепції.
· Після пологів або аборту в ІІ триместрі.
У випадку годування груддю див. розділ «Застосування у період вагітності або годування груддю».
Рекомендується розпочинати прийом препарату Діфенда з 21-28-го дня після пологів або аборту в другому триместрі вагітності. Якщо прийом таблеток починають пізніше, рекомендується додатково використовувати бар’єрний метод контрацепції протягом перших 7 днів прийом таблеток. Проте якщо статевий акт уже відбувся, то перед початком застосування препарату слід виключити можливу вагітність або дочекатися настання першої менструації.
Що робити у випадку пропуску прийому таблетки
Пропуском у прийомі таблеток плацебо можна знехтувати. Проте їх слід вилучити з упаковки, щоб уникнути ненавмисного подовження фази застосування плацебо. Нижчезазначені вказівки стосуються тільки пропущених активних таблеток, що містять діючі речовини.
Якщо запізнення в прийомі таблетки не перевищує 24 години, протизаплідна дія препарату не знижується. Пропущену таблетку треба прийняти одразу як тільки це з’ясувалося. Наступну таблетку з цієї упаковки слід приймати у звичний час.
Якщо запізнення з прийомом забутої таблетки перевищує 24 години, контрацептивний захист може знизитися. У такому разі можна керуватися двома основними правилами:
1. Перерва у прийомі таблеток ніколи не може перевищувати 4 дні (будь ласка, зверніть увагу, що рекомендована перерва у прийомі гормоновмісних таблеток – 4 дні).
2. Адекватне пригнічення системи гіпоталамус-гіпофіз-яєчники досягається безперервним прийомом таблеток протягом 7 днів.
Відповідно до цього у повсякденному житті слід керуватися нижчезазначеними рекомендаціями:
· День 1-7
Слід прийняти останню пропущену таблетку якомога швидше, навіть якщо доведеться прийняти дві таблетки одночасно. Після цього продовжують приймати таблетки у звичний час. Крім того, протягом наступних 7 днів слід використовувати бар’єрний метод контрацепції, наприклад презерватив. У разі, якщо у попередні 7 днів відбувся статевий акт, слід враховувати можливість настання вагітності. Чим більше таблеток пропущено і чим ближчий період застосування таблеток плацебо, тим більший ризик вагітності.
· День 8-14
Слід прийняти останню пропущену таблетку якомога швидше, навіть якщо доведеться прийняти дві таблетки одночасно. Після цього продовжують приймати таблетки у звичний час. За умови, що жінка правильно приймала таблетки протягом 7 днів перед пропуском, немає необхідності використовувати додаткові протизаплідні засоби. Якщо це не так або пропущено більше ніж
1 таблетку, рекомендується додатково використовувати бар’єрний метод контрацепції протягом
7 днів.
· День 15-24
Ризик зниження надійності зростає з наближенням періоду застосування таблеток плацебо. Однак дотримуючись схеми прийому таблеток можна уникнути зниження контрацептивного захисту. Якщо дотримуватися одного з нижченаведених варіантів застосування препарату, то не виникне необхідності використовувати додаткові контрацептивні засоби, за умови правильного прийому таблеток протягом 7 днів до пропуску. Якщо це не так, рекомендується дотримуватися першого з нижченаведених варіантів і використовувати додаткові протизаплідні засоби протягом наступних 7 днів.
1. Слід прийняти останню пропущену таблетку якомога швидше, навіть якщо доведеться прийняти 2 таблетки одночасно. Після цього продовжують приймати таблетки у звичний час до закінчення застосування активних таблеток. 4 таблетками плацебо слід знехтувати. Таблетки з наступної упаковки починають приймати одразу ж після застосування останньої активної таблетки. Малоймовірно, що менструальноподібна кровотеча почнеться до закінчення прийому всіх активних таблеток з другої упаковки, хоча під час прийому таблеток можуть спостерігатися кровомазання або проривна кровотеча.
2. Можна також припинити прийом таблеток з поточної упаковки. В такому разі перерва у прийомі препарату повинна становити 4 дні, включаючи дні пропуску таблеток; прийом таблеток слід почати з наступної упаковки.
Якщо після пропуску в прийомі таблеток відсутня очікувана менструація протягом першої нормальної перерви в прийомі препарату, то ймовірна вагітність. Проконсультуйтеся з лікарем, перш ніж почнете застосування таблеток з нової упаковки.
Рекомендації на випадок розладів з боку травного тракту
У випадку тяжких розладів з боку травного тракту можливе неповне всмоктування препарату. У такому разі слід застосовувати додаткові засоби контрацепції. Якщо блювання почалось упродовж 3-4 годин після прийому таблетки Діфенда, ця ситуація схожа на пропуск прийому препарату, тому слід дотримуватись інструкцій як у випадку пропуску таблеток.
Як змінити час настання менструації або як затримати менструацію
Щоб затримати менструацію, слід продовжувати приймати таблетки препарату Діфенда з нової упаковки і не робити перерви у прийомі гормональних таблеток препарату. Можуть спостерігатися проривна кровотеча або кровомазання. Зазвичай приймання препарату Діфенда відновлюють після прийому білих таблеток, що не містять гормони.
Щоб змістити час настання менструації на інший день тижня, рекомендується скоротити перерву (прийом білих таблеток без гормонів) на стільки днів, на скільки бажано. Слід зазначити, що чим коротшою буде перерва, тим частіше спостерігається відсутність менструальноподібної кровотечі та проривної кровотечі або кровомазання протягом прийому таблеток з другої упаковки (як і у випадку затримки настання менструації).
Пацієнти літнього віку
Препарат Діфенда не показаний після настання менопаузи.
Пацієнти з печінковою недостатністю
Препарат Діфенда протипоказаний жінкам із захворюваннями печінки тяжкого ступеня.
Пацієнти з нирковою недостатністю
Препарат Діфенда протипоказаний жінкам з тяжкою нирковою недостатністю або гострою нирковою недостатністю.
Побічні реакції.
Найбільш поширеними побічними реакціями при застосуванні препарату Діфенда є нудота і болючість молочних залоз. Ці побічні реакції виникали у більше ніж 6 % жінок, які приймали препарат.
Серйозними побічними реакціями є артеріальна і венозна тромбоемболія.
Психічні порушення: зміни настрою, депресія, пригнічений настрій, зниження та відсутність лібідо, підвищена емоційна лабільність, розлади сну.
З боку нервової системи: мігрень, головний біль, парестезії, вертиго.
З боку серцево-судинної системи: венозні та артеріальні тромбоемболічні порушення (оклюзія периферичних глибоких вен, тромбоз і емболія/оклюзія легеневих судин, тромбоз, емболія та інфаркт, інфаркт міокарда/церебральний інфаркт та інсульт, не визначений як геморагічний).
З боку травного тракту: нудота, абдомінальний біль, нудота, блювання, діарея, гастроентерит, запор, шлунково-кишкові розлади.
З боку шкіри: мультиформна еритема, акне, набряк Квінке, алопеція, екзема, свербіж, швидкоплинні висипання, сухість шкіри, себорея, мультиформна еритема, вузликова еритема.
З боку репродуктивної системи та молочних залоз: болючість молочних залоз, огрубіння молочних залоз, збільшення молочних залоз, нерегулярні маткові кровотечі, вагінальні кровотечі, кров’янисті виділення зі статевих органів, дисменорея, метрорагія, новоутворення у молочних залозах, фіброзна кіста молочних залоз, припливи, кіста яєчника, менструальні розлади, аменорея, менорагія, вагінальний кандидоз, вагініт, вульвовагінальні порушення, вагінальна сухість, біль у малому тазі, сумнівний результат мазка по Папаніколау (ПАП-тест).
Інфекції та інвазії: кандидоз, простий герпес.
З боку імунної системи: алергічні реакції, бронхіальна астма.
Метаболічні порушення: підвищення апетиту.
З боку органів слуху: зниження слуху.
З боку органів зору: розлади зору.
З боку дихальної системи: фарингіт.
З боку кістково-м’язової системи: біль у шиї, біль у кінцівках, судоми м’язів.
З боку сечовидільної системи: цистит.
Загальні порушення: набряк, астенія, біль, надмірна спрага, підвищене потовиділення.
Лабораторні показники: збільшення або зменшення маси тіла.
Побічні реакції з дуже низькою частотою або із затримкою початку розвитку симптомів, які розглядаються як такі, що пов’язані з групою комбінованих оральних контрацептивів, зазначені нижче (див. також «Протипоказання», «Особливості застосування»)
Пухлини: частота випадків діагностики раку молочної залози незначно підвищена у жінок, які приймають КОК. Оскільки рак молочної залози у жінок віком до 40 років зустрічається рідко, збільшення кількості випадків діагностики раку молочної залози є незначним на тлі загального ризику раку молочної залози. Причинний зв’язок із застосуванням КОК не встановлений.
Пухлини печінки (злоякісні і доброякісні)
Інші стани:
– вузликова еритема;
– жінки з гіпертригліцеридемією (підвищений ризик розвитку панкреатиту при застосуванні КОК);
– артеріальна гіпертензія;
– розвиток або загострення захворювань, для яких зв’язок із прийомом КОК не з’ясований остаточно: жовтяниця або свербіж, пов’язані з холестазом; утворення каменів у жовчному міхурі; порфірія; системний червоний вовчак, гемолітичний уремічний синдром; хорея Сиденхама; герпес вагітних; втрата слуху, пов’язана з отосклерозом;
– у жінок зі спадковою схильністю до ангіоневротичного набряку екзогенні естрогени можуть спричиняти або посилювати симптоми ангіоневротичного набряку;
– гіперплазія ендометрія;
– гіперкаліємія;
– порушення функції печінки;
– зміни переносимості глюкози або вплив на периферичну інсулінорезистентність;
– хвороба Крона, виразковий коліт;
– хлоазма;
– підвищена чутливість (у тому числі такі симптоми, як висипання, кропив’янка).
– збільшення маси тіла, головний біль, втома, свербіж, блювання, цервікальна дисплазія, гіперкаліємія.
Передозування.
На сьогодні немає жодних даних клінічних досліджень щодо передозування таблеток препарату Діфенда. На підставі загального досвіду застосування комбінованих пероральних контрацептивів при передозуванні може спостерігатися нудота, блювання; у молодих дівчат – піхвова кровотеча. Спеціального антидоту не існує, лікування повинно бути симптоматичним.
Застосування у період вагітності або годування груддю.
Препарат протипоказаний до застосування у період вагітності. У разі настання вагітності під час застосування препарату Діфенда, його прийом необхідно припинити. Проте результати епідеміологічних досліджень не вказують на підвищення ризику появи вроджених вад у дітей, що народились у жінок, які приймали КОК до вагітності, так само, як і на існування тератогенної дії при ненавмисному прийомі КОК у ранні терміни вагітності.
Наявні дані щодо прийом препарату під час вагітності занадто обмежені для того, щоб зробити висновки стосовно негативного впливу препарату Діфенда на перебіг вагітності, здоров’я плода та новонародженого. На цей час ще немає жодних відповідних епідеміологічних даних.
КОК можуть впливати на годування груддю, оскільки під їх впливом може зменшуватись кількість грудного молока, а також змінюватись його склад. Зважаючи на це, КОК не рекомендується приймати в період годування груддю. Діючі речовини, що входять до складу препарату, та/або їх метаболіти у невеликих кількостях можуть проникати у грудне молоко.
Діти.
Препарат показаний для застосування за призначенням лікаря тільки після настання сталих менструації.
Особливості застосування.
Циркуляторні порушення
На підставі результатів епідеміологічних досліджень припускається існування зв’язку між застосуванням КОК та підвищенням ризику виникнення венозних та артеріальних тромботичних і тромбоемболічних захворювань, таких як інфаркт міокарда, тромбоз глибоких вен, емболія легеневої артерії та цереброваскулярні явища. Наведені стани виникають рідко.
Ризик виникнення венозної тромбоемболії є найвищим протягом першого року застосування КОК. Такий підвищений ризик існує після початку застосування КОК або відновлення застосування (після 4-тижневого або більшого проміжку у прийомі таблеток) того самого або іншого перорального контрацептиву. Дані великого проспективного дослідження свідчать, що цей підвищений ризик зберігається переважно упродовж перших 3 місяців.
ВТЕ може загрожувати життю або призводити до летальних наслідків (у 1-2 % випадків).
Венозна тромбоемболія, що проявляється у вигляді венозного тромбозу та/або емболії легеневої артерії, може виникнути при застосування будь-якого КОК.
Надзвичайно рідко повідомлялося про виникнення тромбозу в інших кровоносних судинах, наприклад артеріях і венах печінки, нирок, мезентеріальних судинах, судинах головного мозку або сітківки у жінок, які застосовують КОК.
Симптомами тромбозу глибоких вен можуть бути: однобічний набряк ноги або ділянки уздовж вени на нозі; біль або підвищена чутливість у нозі, що може відчуватися тільки при стоянні або ходьбі, відчуття жару в ураженій нозі; почервоніння або зміна кольору шкіри на нозі.
Симптомами емболії легеневої артерії можуть бути: раптова задишка нез’ясованої етіології або прискорене дихання; раптовий кашель, можливо з кров’ю; раптовий біль у грудях, що може посилюватися при глибокому диханні; тривожний стан; запаморочення; швидке або нерегулярне серцебиття. Деякі з цих симптомів, наприклад задишка, кашель) є неспецифічними або можуть бути неправильно інтерпретовані як більш поширені або менш тяжкі явища (наприклад інфекції дихальних шляхів).
Артеріальне тромбоемболічне явище може включати цереброваскулярний розлад, оклюзію судин або інфаркт міокарда. Симптомами цереброваскулярного розладу можуть бути: раптове оніміння обличчя, руки або ноги, особливо одностороннє; раптова сплутаність свідомості, порушення мовлення або мислення; раптове погіршення зору одного або обох очей; раптове порушення ходьби, запаморочення, втрата рівноваги або координації; раптовий сильний або тривалий головний біль без визначеної причини; втрата свідомості з судомами або без них. Інші симптоми оклюзії судин можуть включати: раптовий біль, набряк або легке посиніння кінцівки; «гострий» живіт.
Симптомами інфаркту міокарда можуть бути: біль, дискомфорт, відчуття стиснення, тяжкість, відчуття стиснення або тяжкості у грудях, руці або нижче груднини; дискомфортне відчуття у спині, щелепі, горлі, руці, шлунку; відчуття переповнення шлунка, порушення травлення або ядуха; посилене потовиділення, нудота, блювання або запаморочення; надзвичайна слабкість, тривожний стан або задишка; швидке або нерегулярне серцебиття.
Артеріальні тромбоемболічні явища можуть загрожувати життю або призводити до летальних наслідків.
Фактори, що підвищують ризик виникнення венозних або артеріальних тромботичних/тромбоемболічних явищ або цереброваскулярного розладу:
– вік;
– ожиріння (індекс маси тіла більше 30 кг/м2);
– ускладнений сімейний анамнез (наприклад випадки венозної або артеріальної тромбоемболії у братів чи сестер або батьків у відносно молодому віці). Якщо існує підозра або є спадкова схильність, рекомендується звернутися за консультацією до лікаря перед початком застосування будь-якого КОК;
– тривала іммобілізація, радикальні хірургічні втручання, будь-які хірургічні операції на нижніх кінцівках, значні травми. У цих випадках рекомендується припинити застосування КОК (при планових операціях щонайменше за 4 тижні до її проведення) і не починати його прийом раніше 2 тижнів після повного відновлення рухливості;
– паління (ризик зростає з віком). При застосуванні КОК варто припинити паління, особливо якщо вік перевищує 35 років);
– дисліпопротеїнемія;
– артеріальна гіпертензія;
– мігрень;
– захворювання клапанів серця;
– фібриляція передсердь.
Немає єдиної думки щодо можливої ролі варикозного ураження вен і поверхневого тромбофлебіту у розвитку венозної тромбоемболії.
Необхідно брати до уваги підвищений ризик розвитку тромбоемболії у післяпологовому періоді.
До інших захворювань, які можуть бути асоційовані з циркуляторними розладами, належать: цукровий діабет; системний червоний вовчак; гемолітичний уремічний синдром; хронічні запальні захворювання кишечнику (хвороба Крона або виразковий коліт) та серпоподібно-клітинна анемія.
Підвищена частота випадків виникнення мігрені або її посилення під час застосування КОК (що може бути передвісником порушення мозкового кровообігу) може потребувати термінового припинення застосування КОК.
Біохімічні показники, що можуть бути характерними при спадковій або набутій схильності до венозних або артеріальних тромбозів, включають: резистентність до активованого протеїну С (АРС), гіпергомоцистеїнемію, дефіцит антитромбіну ІІІ, дефіцит протеїну С, дефіцит протеїну S, антифосфоліпідні антитіла (антикардіоліпінові антитіла), вовчаковий антикоагулянт.
Аналізуючи співвідношення ризик/користь, рекомендується враховувати той факт, що адекватне лікування станів, про які згадувалося вище, може знижувати пов’язаний з ними ризик виникнення тромбозів, а також і те, що ризик виникнення тромбозів, асоційованих з вагітністю, вищий, ніж при застосуванні низькодозованих КОК (< 0,05 мг етинілестрадіолу).
Пухлини
Найважливішим фактором ризику розвитку раку шийки матки є персистенція папіломавірусу. Результати деяких епідеміологічних досліджень вказують на підвищення ризику розвитку раку шийки матки при довготривалому застосуванні КОК, проте це твердження залишається суперечливим, оскільки остаточно не з’ясовано, наскільки результати досліджень враховують супутні фактори ризику, наприклад скринінг стану шийки матки та статеву поведінку, включаючи використання бар’єрних методів контрацепції.
Метааналіз на підставі 54 епідеміологічних досліджень вказує на незначне підвищення відносного ризику (ВР=1,24) розвитку раку молочної залози у жінок, які застосовують КОК. Цей підвищений ризик поступово зникає протягом 10 років після закінчення застосування КОК. Оскільки рак молочної залози у жінок віком до 40 років зустрічається рідко, збільшення кількості випадків раку молочної залози у жінок, що застосовують або застосовували нещодавно КОК, є незначним щодо загального ризику раку молочної залози. Результати цих досліджень не надають доказів існування причинного зв’язку і можуть бути обумовлені як більш ранньою діагностикою раку молочної залози у жінок, які застосовують КОК, так і біологічною дією КОК або поєднанням обох факторів. Відмічено тенденцію, що рак молочної залози, виявлений у жінок, які коли-небудь приймали КОК, клінічно менш виражений, ніж у тих, хто ніколи не вживав КОК.
У поодиноких випадках у жінок, які застосовують КОК, спостерігалися доброякісні, а ще рідше – злоякісні пухлини печінки, що в окремих випадках призводили до небезпечної для життя внутрішньочеревної кровотечі. Сильний біль в епігастральній ділянці, збільшення печінки або ознаки внутрішньочеревної кровотечі, виявлені при диференційній діагностиці, можуть свідчити про наявність пухлини печінки.
Злоякісні новоутворення можуть бути небезпечними для життя та призводити до летальних наслідків.
Інші стани
У пацієнток з нирковою недостатністю може бути обмеженою здатність до виведення калію. У ході клінічного дослідження було виявлено, що прийом дроспіренону не впливає на концентрацію калію в сироватці у пацієнток з нирковою недостатністю легкого і середнього ступеня тяжкості. Ризик розвитку гіперкаліємії теоретично можливий тільки у пацієнток з нирковою недостатністю, в яких концентрація калію в сироватці крові до лікування перебувала у верхніх межах контрольного діапазону і які додатково приймають калійзберігаючі препарати.
Жінки з гіпертригліцеридемією або сімейним анамнезом з цим порушенням перебувають у групі ризику розвитку панкреатиту при застосуванні КОК.
Хоча повідомлялося про незначне підвищення артеріального тиску у багатьох жінок, які приймають КОК, клінічно значуще підвищення артеріального тиску є рідкісним явищем. Проте якщо тривала клінічно виражена артеріальна гіпертензія виникає під час застосування КОК, то слід відмінити КОК та лікувати гіпертензію. Якщо це доцільно, застосування КОК може бути відновлено після досягнення нормотонії за допомогою антигіпертензивної терапії.
Повідомлялося про виникнення або загострення зазначених нижче захворювань під час вагітності та при застосуванні КОК, але їх зв’язок з застосуванням КОК не є остаточно з’ясованим: жовтяниця та/або свербіж, пов’язаний з холестазом, утворення жовчних каменів, порфірія, системний червоний вовчак, гемолітико-уремічний синдром, хорея Сиденхама, герпес вагітних, втрата слуху, пов’язана з отосклерозом.
При гострих або хронічних порушеннях функції печінки може виникнути необхідність припинити прийом КОК, доки показники функції печінки не повернуться до нормальних значень. При рецидиві холестатичної жовтяниці, що вперше виникла під час вагітності або попереднього прийом статевих гормонів, застосування КОК слід припинити.
Хоча КОК можуть впливати на периферичну інсулінорезистентність та толерантність до глюкози, немає даних щодо потреби змінювати терапевтичний режим жінкам з діабетом, які приймають низькодозовані КОК (< 0,05 мг етинілестрадіолу). Проте жінки, які страждають на цукровий діабет, повинні ретельно обстежуватися протягом застосування КОК.
Хвороба Крона та виразковий коліт можуть бути пов’язані із застосуванням КОК.
Іноді може виникати хлоазма, особливо у жінок з хлоазмою вагітних в анамнезі. Жінки, схильні до виникнення хлоазми, повинні уникати дії прямих сонячних променів або ультрафіолетового опромінювання під час застосування КОК.
Кожна таблетка препарату містить 46 мг лактози. За наявності рідкісних спадкових захворювань непереносимості галактози, дефіциту лактази Лаппа або мальабсорбції глюкози-галактози рекомендується враховувати цю кількість лактози.
Медичне обстеження
Перед початком або відновленням прийому препарату Діфенда рекомендується зібрати повний медичний анамнез та пройти повне медичне обстеження. При застосуванні КОК слід проходити періодичні обстеження. Проведення таких періодичних обстежень є важливим, оскільки стани, зазначені в розділі «Протипоказання», наприклад транзиторна ішемічна атака, або фактори ризику (наприклад сімейний анамнез з венозним або артеріальним тромбозом) можуть вперше виникнути під час застосування КОК.
Частота і характер цих обстежень повинні ґрунтуватися на існуючих нормах медичної практики з урахуванням індивідуальних особливостей кожної жінки, проте загалом вони включають як мінімум вимірювання артеріального тиску, обстеження молочних залоз, органів черевної порожнини та тазу, цитологічне дослідження шийки матки.
Діфенда, як і інші комбіновані пероральні контрацептиви, не захищає від зараження ВІЛ-інфекцією (СНІДом) чи будь-яким іншим захворюванням, що передається статевим шляхом.
Зниження ефективності
Ефективність комбінованих пероральних контрацептивів може знижуватись у випадку пропуску прийому таблетки, розладів шлунково-кишкового тракту або застосування інших лікарських засобів.
Контроль циклу
При прийомі пероральних контрацептивів можуть спостерігатися міжменструальні кров’янисті виділення (кровомазання або проривні кровотечі), особливо протягом перших кількох місяців. Нерегулярні піхвові кров’янисті виділення зазвичай припиняються у міру адаптації організму до препарату (зазвичай після 3 циклів прийому таблеток).
Якщо нерегулярні кров’янисті виділення з’являються після періоду адаптації або після періоду регулярних кровотеч, слід розглянути негормональні причини кровотеч та провести відповідні діагностичні заходи, включаючи обстеження на наявність пухлин та вагітності. До діагностичних заходів можна включити кюретаж.
У деяких жінок може не настати менструальноподібна кровотеча під час перерви в прийомі препарату. Якщо КОК приймають відповідно до вказівок, вагітність малоймовірна. Проте якщо прийом контрацептиву відбувався нерегулярно або якщо менструальноподібні кровотечі відсутні протягом двох циклів, перед продовженням застосування КОК необхідно виключити вагітність.
Здатність впливати на швидкість реакції при керуванні автотранспортом або роботі з іншими механізмами.
Досліджень щодо впливу на здатність керувати автотранспортом або роботу з іншими механізмами не проводили. Щодо жінок, які приймають комбіновані оральні контрацептиви, не повідомлялося про вплив на здатність керувати автотранспортом або працювати з іншими механізмами.
Взаємодія з іншими лікарськими засобами та інші види взаємодій.
Взаємодія пероральних контрацептивів та інших лікарських засобів зокрема індукторів ферментів, деяких антибіотиків, може призводити до проривної кровотечі та/або втрати ефективності контрацептиву. При лікуванні будь-яким із цих препаратів слід застосовувати бар’єрний метод додатково до прийому КОК або обрати інший метод контрацепції. При лікуванні препаратами, що індукують мікросомальні ферменти, бар’єрний метод слід застосовувати протягом усього терміну лікування препаратом і ще протягом 28 днів після припинення його застосування.
При лікуванні антибіотиком (за винятком рифампіцину і гризеофульвіну) бар’єрний метод слід використовувати ще протягом 7 днів після його відміни. У разі, якщо бар’єрний метод все ще застосовується, а таблетки в поточній упаковці вже закінчилися, слід почати застосовувати таблетки з наступної упаковки без перерви в прийомі препарату.
Може спостерігатися взаємодія з лікарськими засобами, що індукують мікросомальні ферменти, збільшуючи кліренс статевих гормонів (наприклад, фенітоїн, барбітурати, примідон, карбамазепін, рифампіцин, і, можливо, також окскарбазепін, топірамат, фельбамат, гризеофульвін та лікарські засоби, що містять звіробій).
Інгібітори ВІЛ-протеази (наприклад, ритонавір) і ненуклеозидні інгібітори зворотної транскриптази (наприклад, невірапін) та їх комбінації також можуть впливати на метаболізм у печінці.
Результати деяких клінічних досліджень дають підставу припустити, що ентерогепатична циркуляція естрогенів може знижуватися при прийомі певних антибіотиків, які можуть знижувати концентрацію етинілестрадіолу (наприклад антибіотики пеніцилінового і тетрациклінового ряду).
Основні метаболіти дроспіренону в плазмі крові утворюються без залучення системи цитохрому Р450. Інгібітори цієї ферментної системи не впливають на метаболізм дроспіренону.
Діфенда може вплинути на метаболізм інших лікарських засобів. Відповідно, концентрація в плазмі та тканинах може збільшуватися (наприклад, циклоспорин) або зменшуватися (ламотриджин).
На підставі досліджень інгібування in vitro та досліджень взаємодії in vivo за участю жінок-добровольців, які застосовували омепразол, симвастатин та мідазолам як субстрати-маркери, встановлено, що взаємодія дроспіренону в дозі 3 мг з метаболізмом інших препаратів є малоймовірною.
Інші форми взаємодії
При одночасному застосуванні Діфенди з препаратами, що здатні підвищувати рівень калію в сироватці, теоретично можливе його підвищення. Такі препарати включають антагоністів рецепторів ангіотензину ІІ, калійзберігаючі діуретики та антагоністи альдостерону. Проте в дослідженнях, що оцінювали взаємодію дроспіренону в комбінації з естрадіолом, з інгібіторами АПФ або індометацином, не спостерігалося жодної клінічно або статистично достовірної різниці концентрації калію у сироватці крові.
Лабораторні аналізи
Застосування контрацептивних стероїдів може впливати на результати певних лабораторних аналізів. Дроспіренон спричиняє збільшення активності реніну та альдостерону в плазмі, що індукується його помірною антимінералокортикоїдною активністю.
Фармакологічні властивості.
Фармокодинаміка.
Протизаплідна дія комбінованих оральних контрацептивів (КОК) базується на взаємодії різних чинників, найважливішими з яких є пригнічення овуляції і зміни цервікальної секреції.
Окрім захисту від вагітності, КОК мають ще низку позитивних властивостей, які слід враховувати при виборі методу контролю народжуваності. Цикл стає регулярним, менструація менш болючою, а кровотеча зменшується. Останнє може знизити частоту виникнення залізодефіцитної анемії.
Крім контрацептивних, дроспіренон має й інші властивості, зокрема антимінералокортикоїдну активність, за рахунок якої він запобігає збільшенню маси тіла та іншим симптомам, пов’язаним із затримкою рідини. Дроспіренон протидіє затримці натрію, що обумовлена естрогенами, забезпечуючи дуже добру переносимість та поліпшення стану при передменструальному синдромі. У комбінації з етинілестрадіолом дроспіренон позитивно впливає на ліпідний профіль, підвищуючи вміст ліпопротеїнів високої щільності. Дроспіренон чинить антиандрогенну дію, позитивно впливаючи на шкіру, зменшуючи прояви акне та вироблення шкірного сала. Також дроспіренон не протидіє спричиненому етинілестрадіолом збільшенню рівня глобуліну, що зв’язує статеві стероїди (ГЗСС), а це є корисним для зв’язування та інактивації ендогенних андрогенів.
Дроспіренон не має жодної андрогенної, естрогенної, глюкокортикоїдної та антиглюкокортикоїдної активності. Це в комбінації з антимінералокортикоїдними та антиандрогенними властивостями вказує на подібність фармакологічного та біохімічного профілю дроспіренону до натурального гормону прогестерону. Крім цього, існують докази зниження ризику раку ендометрію та яєчників при застосуванні КОК.
Доведено, що при застосуванні високодозованих КОК (50 мкг етинілестрадіолу) знижується ризик виникнення кіст яєчників, запальних захворювань тазових органів, доброякісних захворювань молочної залози та позаматкової вагітності. Чи стосується це низькодозованих КОК, остаточно не встановлено.
Доклінічні дані з безпеки.
Результати доклінічних досліджень не вказують на існування особливого ризику для людського організму, після проведення стандартних досліджень токсичності при повторному застосуванні, генотоксичності, канцерогенності та репродуктивної токсичності. Проте слід брати до уваги, що статеві стероїди можуть сприяти росту певних гормонозалежних тканин та пухлин.
Фармакокінетика.
Дроспіренон
Всмоктування
Перорально прийнятий дроспіренон швидко і повністю всмоктується. Максимальна концентрація у сироватці, що становить 35 нг/мл, досягається приблизно через 1-2 години після одноразового перорального прийому. Біодоступність становить 76-85 %. Одночасне вживання їжі не впливає на біодоступність.
Розподіл
Після перорального застосування рівень дроспіренону в крові знижується в дві фази з періодом напіввиведення 1,6±0,7 години та 27,0±7,5 години відповідно.
Дроспіренон зв’язується із сироватковим альбуміном, при цьому не з’єднуючись із ГЗСС та кортикоїдозв’язувальним глобуліном. Тільки 3-5 % його загальної кількості в сироватці присутні у вільному стані. Спричинене етинілестрадіолом підвищення ГЗСС не впливає на зв’язування дроспіренону з протеїнами сироватки крові. Середній об’єм розподілу дроспіренону становить 3,7±1,2 л/кг.
Метаболізм
Дроспіренон повністю метаболізується після перорального застосування. Головними метаболітами в плазмі крові є кислотні форми дроспіренону, що утворюються при відкритті лактонового кільця, та 4,5-дигідро-дроспіренон-3-сульфат, які формуються без залучення системи Р450.
У незначній кількості дроспіренон метаболізується цитохромом Р450 3А4 та продемонстрував здатність інгібувати цей фермент і цитохром Р450 1А1, цитохром Р450 2С9 і цитохром Р450 2С19 іn vitro.
Виведення з організму
Швидкість метаболічного кліренсу дроспіренону із сироватки крові становить приблизно 1,5±0,2 мл/хв/кг. Дроспіренон виділяється у незміненій формі тільки у дуже незначній кількості. Метаболіти виділяються із сечею та калом у співвідношенні від 1,2 до 1,4. Період напіввиведення метаболітів із сечею та калом становить приблизно 40 годин.
Стан рівноваги
Упродовж циклу застосування максимальна рівноважна концентрація дроспіренону в сироватці, що становить приблизно 60 нг/мл, досягається між 7 та 14 днем прийому. Рівні дроспіренону у крові кумулювали в 2-3 рази як наслідок співвідношення термінального періоду напіввиведення та інтервалу дозування. Подальша кумуляція рівня дроспіренону після терапії спостерігалася між циклами 1 і 6, проте після цього не відзначалося подальшої кумуляції.
Окремі групи пацієнток
Жінки із порушенням функції нирок
Рівноважна концентрація дроспіренону в сироватці у жінок з нирковою недостатністю легкого ступеня тяжкості (кліренс креатиніну 50-80 мл/хв) була порівнянною із цим показником для жінок із нормальною функцією нирок (кліренс креатиніну більше 80 мл/хв). Рівень дроспіренону в сироватці був у середньому на 37 % вищим у жінок із нирковою недостатністю середнього ступеня тяжкості (кліренс креатиніну 30-50 мл/хв) порівняно з цим показником у жінок із нормальною функцією нирок. Застосування дроспіренону продемонструвало добру переносимість у всіх групах пацієнток. Показано, що прийом дроспіренону не має клінічно значущого впливу на концентрацію калію в сироватці крові.
Жінки з порушенням функції печінки
У жінок із печінковою недостатністю середнього ступеня тяжкості (клас В за Чайлдом-П’ю) залежність середньої концентрації дроспіренону в сироватці від часу була порівнянною із цим показником у жінок із нормальною функцією печінки упродовж фаз всмоктування/розподілу зі схожими значеннями Сmax. Зниження концентрації дроспіренону в сироватці під час термінальної фази розподілу була приблизно у 1,8 раза більшою у добровольців із печінковою недостатністю середнього ступеня тяжкості, ніж у добровольців із нормальною функцією печінки. У добровольців із печінковою недостатністю середнього ступеня спостерігалося приблизно 50 % зниження уявного кліренсу при пероральному застосуванні порівняно із цим показником у жінок із нормальною функцією печінки. Зазначене зменшення кліренсу не спричинило будь-якої різниці в концентраціях калію в крові між двома групами добровольців. Навіть за наявності діабету та одночасного лікування спіронолактоном (два фактори, що можуть зумовлювати схильність до гіперкаліємії) не спостерігалося зростання концентрації калію у сироватці вище верхньої межі нормального діапазону. Можна зробити висновок, що дроспіренон добре переноситься пацієнтками із печінковою недостатністю легкого або середнього ступеня (клас В за Чайлдом-П’ю).
Етнічні групи
Вплив етнічних факторів на фармакокінетику дроспіренона та етинілестрадіола вивчався після одноразового та повторного щоденного прийому молодими здоровими жінками білої та азіатської раси. Результати показали, що етнічні відмінності не мали клінічно вагомого значення для фармакокінетичних властивостей дроспіренону та етинілестрадіолу.
Етинілестрадіол
Всмоктування
При пероральному застосуванні етинілестрадіол швидко і повністю всмоктується. Максимальна сироваткова концентрація, що дорівнює 88-100 пкг/мл, досягається протягом 1-2 годин після одноразового перорального прийому. Абсолютна біодоступність внаслідок пресистемної кон’югації і метаболізму при першому проходженні через печінку становить приблизно 60 %. Одночасне вживання їжі зменшувало біодоступність етинілестрадіолу приблизно у 25 % досліджуваних, при незмінній у решти.
Розподіл
Рівні етинілестрадіолу у сироватці зменшуються двофазно, термінальна фаза характеризується періодом напіввиведення, що приблизно дорівнює 24 години. Етинілестрадіол міцно, проте неспецифічно, зв’язується з альбумінами сироватки крові (приблизно 98,5 %) та індукує збільшення концентрації ГЗСС у сироватці. Уявний об’єм розподілу дорівнює приблизно 5 л/кг.
Метаболізм
Етинілестрадіол метаболізується, головним чином, шляхом гідроксилювання ароматичного кільця з утворенням широкого спектра гідроксильованих та метильованих метаболітів, які присутні у вільному стані та як кон’югати з глюкуронідами та сульфатами. Метаболічний кліренс етинілестрадіолу становить приблизно 5 мл/хв/кг.
Виведення з організму
Етинілестрадіол практично не виводиться у незміненій формі. Метаболіти етинілестрадіолу виводяться із сечею та жовчю у співвідношенні 4:6. Період напіввиведення метаболітів становить майже 1 добу.
Стан рівноваги
Стан рівноваги досягається у другій половині циклу застосування, коли концентрація етинілестрадіолу в сироватці крові збільшується в 1,4-2,1 раза.
Фармацевтичні характеристики.
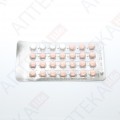
Основні фізико-хімічні властивості: таблетки круглої форми, двоопуклі, вкриті плівковою оболонкою рожевого кольору, та таблетки круглої форми, двоопуклі, вкриті плівковою оболонкою білого кольору (плацебо).
Термін придатності. 3 роки.
Умови зберігання.
Зберігати в оригінальній упаковці при температурі не вище 25 °С.
Зберігати в недоступному для дітей місці!
Упаковка.
По 28 таблеток, вкритих плівковою оболонкою, у блістері (24 таблетки рожевого та 4 таблетки плацебо білого кольору); по 1 блістеру разом зі стикером з нанесеними днями тижня у картонній пачці.
Категорія відпуску. За рецептом.
Заявник.
Алвоген ІПКо С.ар.л.
Місцезнаходження.
5, Руе Хайєнхафф, L-1736, Зеннінгерберг, Люксембург.
Виробник.
Лабораторіос Леон Фарма С.А.
Місцезнаходження.
С/Ла Валліна с/н, Полігоно Індастріал Наватеджера, Віллаквіламбре, 24008-Леон, Іспанія.
| Особенности | |
| Страна: | ІСПАНІЯ |
| ATC – классификация: | G03AA |
| Рецептурное: | Рецепт |
| Срок годности: | 01.01.2050 0:00:00 |
| Форма выпуска: | таблетки |
| Номер регистрации: | UA/13227/01/01 |
| Штрих код: | 5 450 557 004 924 |
| Свойства: | Естрогени та гестагени у фіксованих комбінаціях |